教学内容
一、概述:
是以胃或十二指肠粘膜形成慢性溃疡为特征的一种慢性病。
临床表现为周期性反复发作、节律性上腹部疼痛,呈慢性经过。
二、病因及发病机制:
1. 胃液的消化作用:粘膜组织被胃酸和胃蛋白酶消化
2. 胃、肠粘膜抗消化功能降低:
3. 神经、内分泌功能失调
4. 遗传因素
三、病理变化:
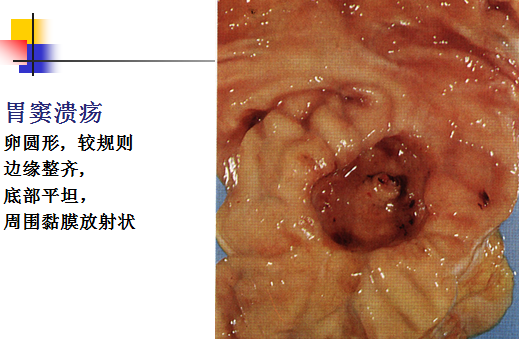
1、好发部位:十二指肠球部溃疡较胃溃疡多见。胃溃疡好发于胃小弯侧,愈近幽门愈多见,胃窦部尤为多见。
2、肉眼:胃溃疡:通常只有一个,圆形或椭圆形,直径多在2cm以内,少数可达4.0cm。溃疡边缘整齐,状如刀切,溃疡底部平坦、洁净,通常穿越粘膜下层,深达肌层甚至浆膜层,溃疡处的粘膜至肌层可完全被破坏,由肉芽组织或瘢痕取代,溃疡周围的胃粘膜皱襞因受溃疡底瘢痕组织的牵拉而呈放射状。十二指肠溃疡:球部多见,直径一般较胃溃疡小而浅,直径多在1cm以内。
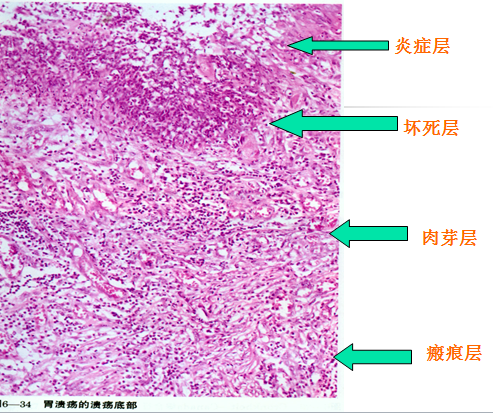
3、镜下:溃疡底部由浅至深依次为:
最表层 少量炎性渗出物(白细胞、纤维素等)覆盖
第二层 坏死组织层
第三层 新鲜的肉芽组织层
第四层 瘢痕组织层,可见增殖性动脉内膜炎及神经纤维球状增生
溃疡边缘常见粘膜肌层与肌层粘连或愈着

4、消化性溃疡难以愈合的原因在于:
(1)溃疡面不断受胃蛋白酶的侵蚀
(2)倾斜溃疡使胃壁各层难以相应对合而影响愈合
(3)大疤痕形成,动脉管壁硬化,伴血栓形成影响局部血液供应。
四、结局及合并症:
1.愈合:渗出物和坏死组织逐渐被吸收、排出,已被破坏的肌层由肉芽组织增生形成瘢痕组织充填修复,同时周围的粘膜上皮再生、覆盖溃疡面而愈合。
2.出血:是最常见的合并症,约有10%~15%的病人发生出血,轻者因溃疡底部的毛细血管破裂,此时患者大便可查出潜血;如溃疡底大血管被腐蚀破裂,可出现呕血及柏油样大便,严重者出现出血性休克。
3.穿孔:约见于5%的病人,穿孔后胃肠内容物漏入腹腔而引起腹膜炎。穿孔更易发生于肠壁较薄的十二指肠溃疡。
4.幽门梗阻:约有3%的患者发生,主要由于瘢痕收缩引起幽门狭窄,使胃内容物通过困难,继发胃扩张,患者反复呕吐,常致水电电解质失衡、营养不良。
5.癌变:十二指肠溃疡一般不恶变,明确的胃溃疡恶变亦极少,仅在1%或1%以下,癌变来自溃疡边缘的粘膜上皮或腺体,因不断受到破坏及反复再生,在此过程中在某种致癌因素作用下细胞发生癌变。在诊断胃溃疡恶变时,须排除一开始就是癌的溃疡(癌性溃疡或是溃疡型癌)。


