教学内容
一、概述:是指由一组肝炎病毒引起的以肝实质细胞变性、坏死为主要病变的传染病。发病率高、流行地区广。
二、基本病变:
(一)肝细胞变性、坏死
1、肝细胞变性
(1)细胞水肿/肿胀:是由于肝细胞受损后细胞水分增多造成。光镜:开始时肝细胞肿大、胞浆疏松呈网状、半透明,称胞浆疏松化。进一步发展,肝细胞胀大呈球形,胞浆几完全透明,称为气球样变性;电镜:内质网扩张,线粒体肿胀,溶酶体增多等。
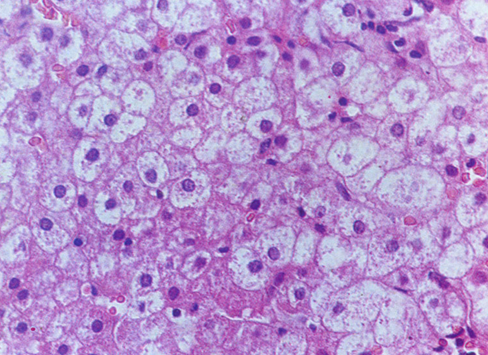
(2)嗜酸性变:累及单个或几个肝细胞,散在于小叶内。肝细胞胞浆水分脱失浓缩,肝细胞体积缩小,胞浆嗜酸性增强,故红染。细胞核染色亦较深。

(3 )细胞脂肪变
2、肝细胞坏死
(1)嗜酸性坏死:嗜酸性变发展而来,胞浆进一步浓缩,核也浓缩消失,最终形成深红色均一浓染的圆形小体,称嗜酸性小体。为单个细胞死亡,属细胞凋亡。
(2)溶解性坏死:常由高度气球样变发展而来,胞核固缩、溶解、消失,最后细胞解体。根据坏死的范围和分布不同,分为:
点状坏死:单个或数个肝细胞坏死,常见于急性普通型肝炎。

碎片状坏死:肝小叶周边部界板肝细胞的灶性坏死和崩解,常见于慢性肝炎。
桥接坏死:小叶中央静脉与汇管区之间、两个中央静脉之间、两个汇管区之间的互相连接的坏死带。常见于中度与重度慢性肝炎。
大块坏死/亚大块坏死:指累及肝小叶的大范围肝细胞坏死
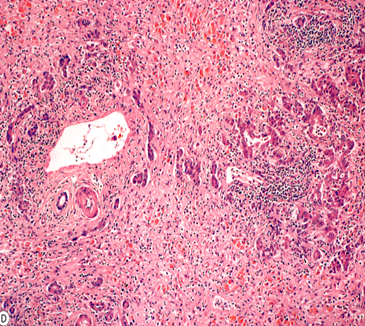
(二)炎细胞浸润:主要为淋巴细胞和单核细胞呈散在性,或灶状浸润于肝小叶内或汇管区。
(三)肝细胞再生和间质反应性增生:
肝细胞再生:坏死的肝细胞由周围的肝细胞通过直接或间接分裂而再生修复,在肝炎恢复期或慢性阶段则更为明显。再生的肝细胞体积较大,核大而染色较深,有的可有双核。kupffer细胞增生、间叶细胞和成纤维细胞的增生,慢性病例在汇管区尚可见细小胆管的增生。
(四)其他改变
1、淤胆:肝细胞胞浆、毛细胆管或小胆管内有胆汁淤积(胆栓),病人出现黄疸。
2、毛玻璃样肝细胞:肝细胞体积大,胞浆内含均匀嗜酸性细颗粒状物,不透明似毛玻璃;为光面内质网增生的表现;用免疫学方法证明其中含大量HBsAg。多见于HBsAg携带者和慢性肝炎。
三、病因与发病机制
病原体为肝炎病毒;肝炎病毒有6种分甲、乙、丙、丁、戊、庚型。其中甲、戊型主要通过肠道传播;乙、丙、丁、庚型主要通过输血、注射传播;、乙、丙、丁三型的感染与肝癌的发生有关;丙型肝炎易转为慢性。
甲、丁型肝炎是由于病毒在肝内繁殖直接引起损伤。乙型肝炎肝细胞损伤的机制:通过细胞免疫反应引起病变。HBV抗原在肝细胞内复制后,其中一部分结合于肝细胞膜,致敏的T淋巴细胞与肝细胞表面的抗原结合,发挥淋巴细胞毒作用,溶解、破坏肝细胞膜及与其结合的病毒抗原。细胞免疫反应的强弱是决定肝炎病变轻重的重要因素。免疫功能过强:重型肝炎;免疫功能正常:普通型肝炎;免疫功能耐受或缺陷:无症状的病毒携带者。
四、临床病理类型及特点
肝炎的临床病理类型:

(一)急性普通型肝炎
1、病理变化:
(1)广泛肝细胞变性,点状坏死。变性以细胞水肿最常见,少量肝细胞溶解坏死或嗜酸性坏死。
(2)肝细胞再生伴炎症细胞浸润。通过肝细胞再生可恢复正常结构和功能。
黄疸型者肝细胞坏死灶稍多,毛细胆管有淤胆和胆栓形成。
2、临床病理联系
肝大、包膜紧张→肝区疼痛
肝细胞坏死→血清谷丙转氨酶升高, ³肝功能异常,严重时出现黄疸
3、结局:
多数半年内痊愈
乙、丙型可转为慢性肝炎
(二)慢性普通型肝炎
病程持续在半年以上。
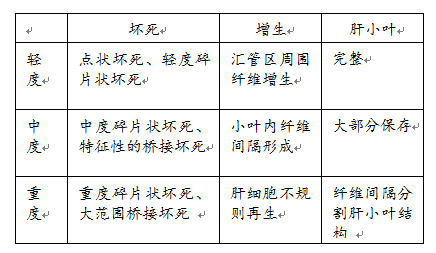
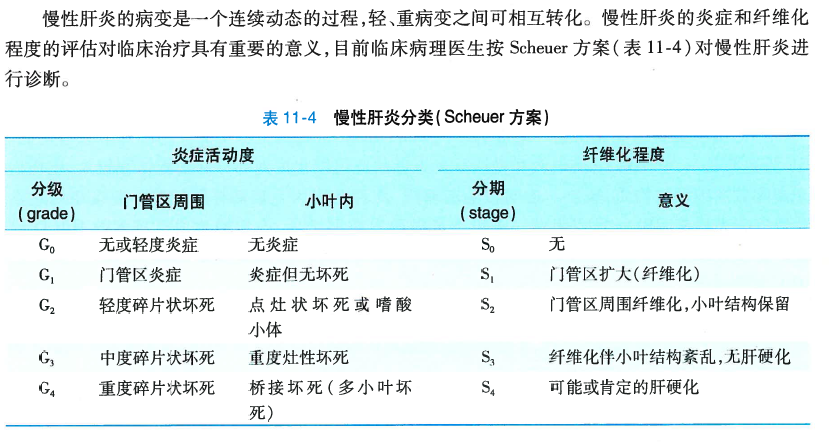
根据炎症、坏死、纤维化程度将慢性肝炎分轻、中、重三类。各类慢性肝炎的病变特点如下表所示:
毛玻璃样肝细胞:见于乙型肝炎表面抗原(HBsAg)携带者和慢性肝炎患者的肝组织
。光镜下,HE染色切片常可见部分肝细胞浆内充满嗜酸性细颗粒状物质,胞质不透明似毛玻璃样,称之。免疫组化和免疫荧光检查HBsAg反应阳性。电镜:细胞质滑面内质网增生,内质网池内可见较多的HBsAg颗粒。
结局:病情相对稳定或持续发展演变成肝硬化,依据病毒复制状态及机体免疫反应状况而定。
(三)重型肝炎
1.急性重型肝炎:起病急,病程短(约10天),发展迅速,死亡率高。又称电击型、爆发型或恶性肝炎。
(1)光镜:①肝细胞大片(坏死面积≥2/3)或亚大片(≤1/2)坏死。坏死多由小叶中央开始,周边有少量残留的变性肝细胞。
②慢性炎细胞浸润伴肝窦扩张、充血及出血。
③枯否细胞增生肥大,小胆管增生伴淤胆。
④肝细胞再生不明显
(2)肉眼:肝脏体积明显缩小(左叶尤著),重量减轻,被膜皱缩,质地柔软,可折叠切面呈土黄色或红褐色,故称急性红色肝萎缩或急性黄色肝萎缩。

(3)临床病理联系:急、短、重、死亡率高,可出现:
肝细胞性黄疸
出血倾向
肝衰,可致肝性脑病
肝肾综合征
(4)结局:
大多死亡。死因:肝昏、消化道大出血、肾衰、DIC等;
少数转为亚急性重型肝炎。
2.亚急性重型肝炎:起病较缓慢,病程较长,多数由急性重型肝炎转变而来,少数因急性普通型肝炎恶化所致。
(1)光镜:①肝细胞大片坏死伴结节状再生为特征。
②慢性炎细胞浸润及间质纤维、胆管增生明显,有淤胆现象。
(2)肉眼:体积缩小,被膜皱缩,呈黄绿色,可见大小不一的结节呈岛屿状散在分布。

(3)结局:少数:停止发展并有治愈可能;多数: 转变为坏死后性肝硬变。


